Escare la pacienții imobilizați: Ghid complet de recunoaștere, prevenție și îngrijire
Când o persoană dragă este imobilizată la pat sau într-un scaun cu rotile, atenția se concentrează pe afecțiunea principală – însă, o amenințare tăcută și dureroasă pândește constant de care adesea se trece cu vederea sunt leziunile de decubit, sau altfel spus, escare. Acestea sunt mult mai mult decât simple răni la nivelul pielii. Pot evolua rapid în leziuni profunde, cauzând dureri severe, infecții grave și afectând dramatic calitatea vieții.
Impactul este devastator, nu doar fizic, ci și emoțional și financiar, necesitând tratamente complexe și costisitoare. Vestea bună? Majoritatea escarelor pot fi prevenite. Nu sunt o consecință inevitabilă a imobilității, ci o complicație care poate fi combătută eficient.
Acest ghid complet, oferit de Adapt RO, este creat pentru a oferi informații clare și soluții practice pacienților, familiilor și îngrijitorilor. Înțelegerea modului în care se formează escarele este primul pas pentru a acționa proactiv și a proteja pielea celor vulnerabili.
Ce sunt escarele? Înțelegerea escarelor sau a leziunilor de decubit
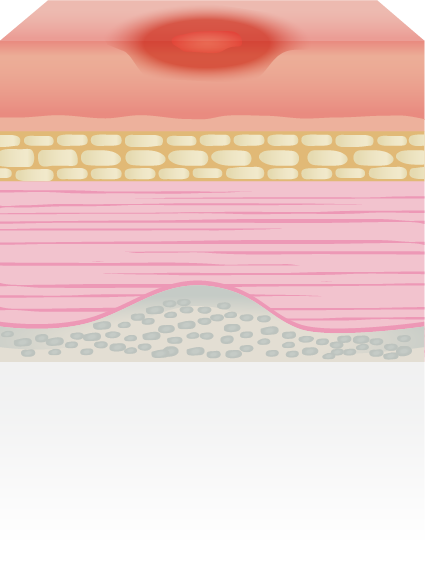
O escară este o leziune a pielii și a țesuturilor de sub ea, cauzată de presiune prelungită.
Imaginați-vă că obstrucționați un furtun de grădină – fluxul de apă se oprește. Același lucru se întâmplă cu vasele mici de sânge din piele. Când o zonă a corpului, de obicei o proeminență osoasă (călcâie, șolduri, zona sacrală, coate, omoplați), este presată constant de o suprafață (pat sau scaun), circulația sângelui este blocată. Fără oxigen și nutrienți, celulele pielii și ale țesuturilor încep să moară, ducând la apariția unei răni. Acest proces poate începe în doar câteva ore.
Pe lângă presiune, alți doi factori agravează situația:
Frecarea (fricțiunea): Apare când pielea este frecată de cearșafuri sau haine. Aceasta uzează stratul superior al pielii, făcând-o vulnerabilă, asemănător unui șmirghel fin.
Forfecarea: Se produce când pacientul alunecă în pat. Pielea de la suprafață rămâne „lipită” de cearșaf, în timp ce oasele se mișcă în interior, întinzând și rupând vasele de sânge și țesuturile.
Aceste trei forțe – presiune, frecare și forfecare – acționează adesea împreună, accelerând formarea leziunilor.
Factorii de risc principali
Deși imobilitatea este factorul principal, riscul de a dezvolta escare crește exponențial atunci când se adaugă alte condiții. Identificarea acestor factori este esențială pentru o prevenție țintită.
- Sensibilitate redusă: Persoanele care nu simt durere sau disconfort (din cauza leziunilor medulare, neuropatiei diabetice, demenței) nu primesc semnalul natural al corpului de a-și schimba poziția.
- Nutriție și hidratare deficitare: Un organism slăbit are o piele fragilă. Lipsa de proteine, vitamine (A, C) și minerale (zinc) încetinește capacitatea de reparare a pielii și o face mai subțire.
- Incontinența urinară și fecală: Umezeala constantă macerează (înmoaie) pielea, distrugându-i bariera naturală de protecție și făcând-o extrem de sensibilă la leziuni.
- Afecțiuni cronice: Boli precum diabetul, insuficiența cardiacă sau bolile vasculare periferice afectează circulația sângelui, reducând aportul de oxigen la nivelul pielii.
- Vârsta înaintată: Pielea devine natural mai subțire, mai uscată și mai puțin elastică odată cu înaintarea în vârstă, pierzând stratul protector de grăsime.
- Alți factori: Fumatul, febra, transpirația excesivă, hainele strâmte sau greutatea corporală extremă (atât obezitatea, cât și subponderalitatea) contribuie la creșterea riscului.
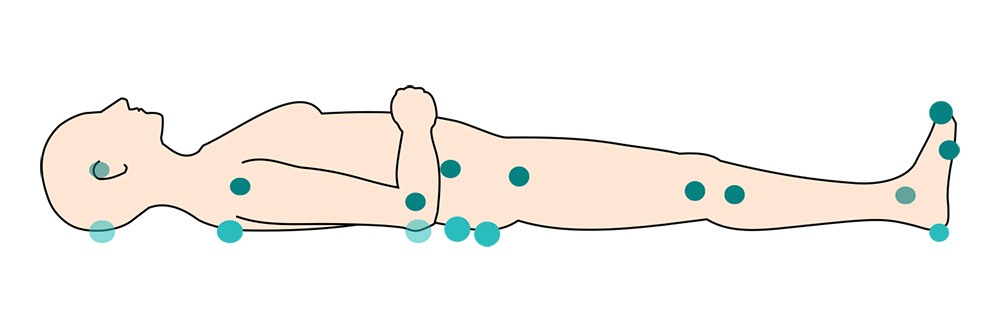
Recunoaștere escare: Cele 4 stadii ale leziunilor de presiune
Identificarea corectă a stadiului unei escare este vitală pentru a alege tratamentul potrivit. Clasificarea internațională (EPUAP/NPIAP) definește următoarele etape:
| Stadiu | Aspectul leziunii |
Caracteristici cheie
|
| Stadiul I | Roșeață persistentă |
Pielea este intactă, dar o zonă roșie nu dispare la apăsare. Poate fi mai caldă/rece, fermă/moale. Acesta este un semnal de alarmă CRITIC!
|
| Stadiul II | Rană superficială |
O mică ulcerație deschisă (roz-roșiatică) sau o veziculă (bășică) plină cu lichid. Pielea este lezată parțial.
|
| Stadiul III | Crater adânc |
Leziunea a distrus complet pielea, ajungând la stratul de grăsime. Poate prezenta țesut mort (galben/maroniu) și miros neplăcut.
|
| Stadiul IV | Expunere profundă |
Cea mai severă formă. Leziunea este atât de adâncă încât osul, tendonul sau mușchiul sunt vizibile. Risc foarte mare de infecție gravă.
|
Atenție! Există și leziuni neclasificabile (când adâncimea este mascată de o crustă neagră) și leziuni tisulare profunde (o pată vânătă, maronie, care poate evolua exploziv spre un stadiu avansat). Evaluarea corectă trebuie făcută de un cadru medical.
Prevenția: Scutul principal contra escare

Prevenirea este întotdeauna mai simplă, mai eficientă și mai puțin dureroasă decât tratamentul. O strategie proactivă se bazează pe câțiva piloni esențiali:
- Repoziționarea regulată
Schimbarea poziției este cea mai importantă măsură pentru a elibera presiunea și a permite sângelui să circule.
În pat: Schimbați poziția la fiecare 2 ore. Folosiți perne pentru a susține spatele și a menține distanța între genunchi și glezne.
În scaunul cu rotile: Eliberați presiunea la fiecare 15-30 de minute, chiar și pentru un minut, prin ridicarea ușoară de pe șezut.
Tehnica: NU trageți, ci ridicați pacientul atunci când îl mobilizați, pentru a evita frecarea și forfecarea. Folosiți cearșafuri de transfer.
- Îngrijirea atentă a pielii
O piele sănătoasă este o barieră rezistentă.
Inspectați zilnic: Verificați cu atenție zonele de risc pentru orice semn de roșeață sau modificare a texturii.
Curățați delicat: Folosiți apă călduță și un săpun cu pH neutru. Uscați prin tamponare, nu prin frecare.
Hidratați: Aplicați o cremă emolientă pentru a menține pielea suplă și hidratată.
Atenție: NU masați zonele osoase sau cele care sunt deja înroșite. Masajul poate provoca leziuni suplimentare țesuturilor fragile.
- Nutriție și hidratare optime
Vindecarea și rezistența pielii se construiesc din interior.
Asigurați o dietă bogată în proteine (carne, pește, ouă, lactate), vitamine (fructe, legume) și minerale.
Încurajați consumul de lichide pentru a menține pielea elastică și hidratată.
Consultați un medic sau un dietetician pentru un plan personalizat, dacă este necesar.
- Utilizarea suprafețelor de reducere a presiunii
Pentru pacienții cu risc ridicat, o saltea standard nu este suficientă. Aici intervin soluțiile specializate, precum cele oferite de Adapt.RO, care redistribuie greutatea și reduc presiunea pe zonele vulnerabile.
Saltele și perne antiescare pasive (statice): Realizate din spumă cu memorie sau gel, acestea se mulează pe corp, dispersând presiunea. Sunt ideale pentru pacienții cu risc scăzut spre mediu.
Saltele antiescare active (dinamice): Aceste sisteme avansate, precum Ricant SY-200, cu presiune alternantă, folosesc un compresor pentru a umfla și dezumfla alternativ celulele de aer ale saltelei. Astfel, nicio zonă a corpului nu este supusă presiunii pentru mult timp. Sunt esențiale pentru pacienții cu risc înalt sau pentru cei care au deja escare formate.
Important: Nicio saltea antiescare, oricât de performantă, nu înlocuiește complet necesitatea repoziționării regulate. Cele două strategii funcționează cel mai bine împreună.
CONSULTĂ OFERTA NOASTRĂ DE SALTELE ȘI PERNE ANTIESCARE / ANTIDECUBIT
Principii de tratament pentru escare deja formate
Odată ce o escară a apărut, tratamentul trebuie ghidat de un cadru medical și se concentrează pe crearea condițiilor optime pentru vindecare.
- Eliminarea presiunii: Continuarea repoziționării și utilizarea unei saltele antiescare active sunt obligatorii. Fără acest pas, rana nu se poate vindeca.
- Curățarea rănii: Plaga trebuie curățată delicat la fiecare schimbare de pansament, de obicei cu ser fiziologic.
- Debridarea: Țesutul mort (negru sau galben) trebuie îndepărtat de către personal medical, deoarece blochează vindecarea și favorizează infecția.
- Alegerea pansamentului potrivit: Se folosesc pansamente moderne (hidrocoloide, alginate, spume, pansamente cu argint) care mențin un mediu umed optim, absorb excesul de lichid și protejează rana.
- Controlul infecției și al durerii: Se monitorizează semnele de infecție și se administrează antibiotice (doar la indicația medicului) și analgezice pentru confortul pacientului.
- Suport nutrițional intensificat: Nevoia de proteine și calorii este și mai mare în timpul procesului de vindecare.
Vindecarea unei escare profunde este un proces lent, ce poate dura luni de zile. Această realitate subliniază încă o dată importanța capitală a prevenției.
Întrebări frecvente
❓Care este primul semn de alarmă al unei escare și cum îl pot verifica?
Primul și cel mai critic semn de alarmă este apariția unei pete roșii pe piele care nu dispare (nu se albește) atunci când apăsați pe ea cu degetul. Aceasta indică Stadiul I al unei escare. Zona poate fi, de asemenea, mai caldă, mai rece, mai fermă sau mai moale la atingere decât pielea din jur. Inspecția zilnică, cu atenție sporită pe zonele de presiune (călcâie, șolduri, zona sacrală, coate), este esențială pentru a surprinde acest semnal timpuriu.
❓Cât de des trebuie să repoziționez o persoană imobilizată pentru a preveni eficient escarele?
Repoziționarea regulată este cea mai importantă acțiune preventivă. Frecvența recomandată depinde de suprafața pe care stă persoana:
În pat: Schimbați poziția la fiecare 2 ore, folosind perne pentru a susține corpul și a evita contactul direct între proeminențele osoase (ex: genunchi, glezne).
În scaunul cu rotile: Presiunea trebuie eliberată mult mai des, la fiecare 15-30 de minute, chiar și pentru un singur minut, prin ridicarea sau înclinarea pacientului.
❓Am auzit că este bine să masez zonele înroșite pentru a stimula circulația. Este corect?
NU, aceasta este o concepție greșită și periculoasă. Recomandarea este clară: NU masați zonele osoase sau cele care sunt deja înroșite. Masajul poate provoca leziuni suplimentare vaselor de sânge și țesuturilor fragile de sub piele, accelerând de fapt formarea unei răni deschise. Îngrijirea corectă implică curățare delicată și hidratare cu o cremă emolientă, fără a freca sau masa zonele de risc.
❓O saltea antiescare elimină complet necesitatea repoziționării regulate?
Nu. O saltea antiescare, fie ea pasivă (cu spumă) sau activă (cu presiune alternantă), este un instrument esențial și extrem de eficient în reducerea presiunii, dar nu înlocuiește complet necesitatea repoziționării. Cele două strategii funcționează cel mai bine împreună. Salteaua protejează pielea în intervalele dintre repoziționări, dar schimbarea periodică a poziției rămâne obligatorie pentru a asigura o circulație optimă a sângelui în toate zonele vulnerabile.
❓Cât de importantă este alimentația în lupta împotriva escarelor?
Alimentația este un pilon fundamental atât în prevenție, cât și în vindecare. O piele sănătoasă și rezistentă se construiește din interior. O dietă deficitară în proteine, vitamine (în special A și C) și minerale (zinc) face pielea fragilă și încetinește capacitatea organismului de a repara leziunile. Asigurarea unei diete bogate în carne, pește, ouă, lactate, fructe și legume, alături de o hidratare corespunzătoare, este crucială pentru a menține pielea puternică și elastică.
❓Ce fac dacă am descoperit deja o rană deschisă (o escară în stadiu avansat)? O pot trata acasă?
Odată ce o escară a depășit stadiul de simplă roșeață și a devenit o rană deschisă (Stadiul II, III sau IV), tratamentul trebuie obligatoriu ghidat de un cadru medical (medic sau asistent specializat). Încercarea de a trata acasă o leziune profundă este riscantă, deoarece necesită o evaluare corectă, curățare specifică, posibila îndepărtare a țesutului mort (debridare) și alegerea unui pansament modern adecvat. Contactați imediat medicul de familie sau un serviciu de îngrijiri la domiciliu pentru a stabili un plan de tratament corect și a preveni infecțiile grave.
Concluzie: Prevenția, elementul de responsabilitate principal
Escarele sunt o complicație severă, dar nu o fatalitate. Lupta împotriva lor se câștigă prin vigilență, consecvență și o abordare proactivă.
Implementarea unui program riguros de repoziționare, o îngrijire atentă a pielii, o nutriție adecvată și, crucial, utilizarea unor soluții eficiente de reducere a presiunii sunt pilonii unei îngrijiri de succes. Adapt.RO vă este alături cu produse specializate, de la perne și saltele antiescare pasive pentru prevenție, până la sisteme active cu presiune alternantă, esențiale în managementul riscului înalt și în tratamentul leziunilor existente.
Îngrijirea unui pacient imobilizat este o muncă de echipă, ce necesită colaborare, răbdare și empatie. Prin informare corectă și acțiuni preventive, putem proteja demnitatea și confortul celor dragi, oferindu-le o calitate a vieții cât mai bună.
Surse bibliografice:
Gillespie, B.M., Walker, R.M., Latimer, S.L., Thalib, L. and Whitty, J.A., 2020. Repositioning for pressure injury prevention in adults. [online] Cochrane Database of Systematic Reviews, (6), p.CD009958. Available at: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD009958.pub3/full [Accessed 25 iulie 2025].
Posthauer, M.E., Banks, M., Dorner, B. and Schols, J.M.G.A., 2015. The Role of Nutrition for Pressure Ulcer Prevention and Healing: The 2014 International Guideline. [online] Advances in Skin & Wound Care, 28(4), pp.175-188. Available at: https://journals.lww.com/aswcjournal/fulltext/2015/04000/the_role_of_nutrition_for_pressure_ulcer.9.aspx [Accessed 25 iulie 2025].
Wounds International, 2010. International Best Practice Statement: The role of dressings in pressure ulcer prevention. [online] Wounds International. Available at: https://www.woundsinternational.com/resources/details/international-best-practice-statement-role-dressings-pressure-ulcer-prevention [Accessed 25 iulie 2025].
Bergstrom, N., Braden, B.J., Laguzza, A. and Holman, V., 1987. The Braden Scale for Predicting Pressure Sore Risk. [online] Nursing Research, 36(4), pp.205-210. Available at: https://journals.lww.com/nursingresearchonline/abstract/1987/07000/the_braden_scale_for_predicting_pressure_sore.2.aspx [Accessed 25 iulie 2025].
Boyko, T.V., Longaker, M.T. and Yang, G.P., 2018. Review of the Current Management of Pressure Ulcers. [online] Advances in Wound Care, 7(2), pp.57-67. Available at: https://www.liebertpub.com/doi/full/10.1089/wound.2016.0697 [Accessed 25 iulie 2025].
Haesler, E., ed., 2017. European Pressure Ulcer Advisory Panel, National Pressure Injury Advisory Panel and Pan Pacific Pressure Injury Alliance. Prevention and Treatment of Pressure Ulcers/Injuries: Quick Reference Guide. [online] EPUAP/NPIAP/PPPIA. Available at: https://www.epuap.org/wp-content/uploads/2023/04/qrg-2019-prevention-and-treatment-of-pressure-ulcers.pdf [Accessed 25 iulie 2025].
Beeckman, D., Van Damme, N., Schoonhoven, L., Van Lancker, A., Kottner, J. et al., 2016. Interventions for preventing and treating incontinence-associated dermatitis in adults. [online] Cochrane Database of Systematic Reviews, (11), p.CD011627. Available at: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD011627.pub2/full [Accessed 25 iulie 2025].
Coleman, S., Gorecki, C., Nelson, E.A., Closs, S.J., Defloor, T. et al., 2013. Patient risk factors for pressure ulcer development: systematic review. [online] International Journal of Nursing Studies, 50(7), pp.974-1003. Available at: https://doi.org/10.1016/j.ijnurstu.2012.11.019 [Accessed 25 iulie 2025].
World Health Organization, 2018. Promoting skin integrity. [online] In: Evidence for Action Technical Briefs. Geneva: World Health Organization. Available at: https://iris.who.int/handle/10665/275323 [Accessed 25 iulie 2025].
Mervis, J.S. and Phillips, T.J., 2019. Pressure ulcers: Pathophysiology, epidemiology, risk factors, and presentation. [online] Journal of the American Academy of Dermatology, 81(4), pp.881-890. Available at: https://doi.org/10.1016/j.jaad.2018.12.064 [Accessed 25 iulie 2025].
Informațiile prezentate în acest articol au un rol exclusiv informativ. Ele nu sunt menite să fie complete și nu substituie consultul sau diagnosticul medical. În cazul în care manifestați simptome sau aveți nevoie de un aviz medical, vă încurajăm să consultați un medic specialist.